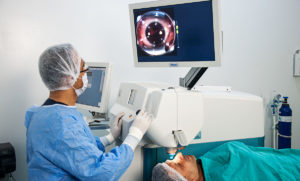
 Лазерная дисцизия вторичной катаракты — способ оперативного вмешательства, при котором рассекается мутная задняя капсула.
Лазерная дисцизия вторичной катаракты — способ оперативного вмешательства, при котором рассекается мутная задняя капсула.
Процедура проводится для восстановления зрительного восприятия.
После проведения оперативного вмешательства пациента не госпитализируют. Процедура абсолютно безболезненная.
Содержание
- 1 Показания к лазерной дисцизии
- 2 Противопоказания к операции
- 3 Причины вторичной катаракты
- 4 Почему происходит помутнение задней капсулы хрусталика
- 5 Подготовка к операции
- 6 Проведение лазерной дисцизии задней капсулы хрусталика
- 7 Послеоперационный период
- 8 Осложнения
- 9 Прогноз
- 10 Цена операции
- 11 Отзывы пациентов
- 12 Полезное видео
Показания к лазерной дисцизии
Лечение вторичного помутнения назначается при повреждении задней стенки капсулы, которая вызывает серьезное снижение зрительного восприятия.
Лазерное рассечение проводится, если зрение больного ухудшается при ярком свете или при плохом освещении. Также операция показана при быстром образовании в прооперированном органе фиброзной ткани и вторичном помутнении капсулы двояковыпуклой линзы.
Противопоказания к операции
Лазерное рассечение противопоказано выполнять при наличии рубцовых тканей на прозрачной наружной оболочке, воспалительных процессах и отечности сетчатки.
Также процедура не рекомендуется при инфекционных заболеваниях глаз, во время беременности и лактации. Лазерное рассечение не проводится больным с сильными неврологическими и психическими расстройствами.
Причины вторичной катаракты
 Вторичная катаракта — это пролиферация эпителиальных клеток в задней капсуле прозрачной двояковыпуклой эластичной линзы. Обычно развивается у молодых пациентов, перенесших процедуру по удалению мутной линзы.
Вторичная катаракта — это пролиферация эпителиальных клеток в задней капсуле прозрачной двояковыпуклой эластичной линзы. Обычно развивается у молодых пациентов, перенесших процедуру по удалению мутной линзы.
Это происходит, когда мембрана вокруг капсулы, которая не была удалена во время хирургического вмешательства и теперь содержит искусственный хрусталик/интраокулярную линзу (ИОЛ), становится мутной и начинает ухудшать зрение. Белки меняются, и новые клетки начинают расти на задней части капсулы, закрывая диапазон зрения.
Существует два основных типа вторичной катаракты: жемчужная и волокнистая. В некоторых случаях наблюдается их сочетание. Выглядит как сморщенная область на задней части капсулы линзы.
Требуются месяцы или годы для развития вторичной катаракты. К сожалению, нет способа, чтобы наверняка узнать будет у прооперированного больного заболевание или нет. Врачи изучают способы предотвращения или снижения риска развития патологии, но это по-прежнему распространенное осложнение после первичной операции по удалению катаракты.
Факторы, повышающие риск развития:
- сахарный диабет;
- увеит — воспаление, покраснение и зуд средней части глаза, называемой увеа;
- миотоническая дистрофия — унаследованное заболевание, вызывающее длительное сокращение мышц и затруднение в расслаблении определенных мышечных групп;
- пигментный ретинит — распад и гибель клеток в сетчатке, приводящие к снижению видения;
- повреждения травматического характера.
Почему происходит помутнение задней капсулы хрусталика
Помутнение задней капсулы (ПЗК) — осложнение, которое происходит после удаления катаракты. Оно распространенное. У 10% людей развивается в течение 2 лет после хирургического вмешательства.
Катаракта — это помутнение двояковыпуклой линзы в глазу и обычно является частью процесса старения, есть и другие причины, по которым болезнь развивается раньше.
Во время операции естественная линза, которая стала мутной, заменяется прозрачной искусственной, также известной как интраокулярная или ИОЛ. Эта новая искусственная линза помещается внутри капсулы (мембраны) которая первоначально держала естественный хрусталик. Она прозрачна и остается прозрачной после операции по удалению катаракты.
 Помутнение задней капсулы происходит, потому что клетки, оставшиеся операции, растут над задней частью. Это означает, что свет плохо проходит через сетчатку в задней части глаза. Зрение становится размытым и мутным, возникают проблемы с бликами.
Помутнение задней капсулы происходит, потому что клетки, оставшиеся операции, растут над задней частью. Это означает, что свет плохо проходит через сетчатку в задней части глаза. Зрение становится размытым и мутным, возникают проблемы с бликами.
Воздействие ПЗК на зрение очень похоже на изменения, которые пациент имел, когда катаракта впервые начала вызывать проблемы. Если была операция по удалению катаракты в обоих глазах, ПЗК влияет на оба зрительных органа, но каждый поражается в разное время.
Подготовка к операции
Лечение осуществляется в медицинском учреждении, специальной подготовки к операции не требуется. Перед началом закапывают обезболивающие и мидриатические капли для расширения зеницы.
Если у пациента существует риск увеличения ВГД, вводят Иопидин.
Проведение лазерной дисцизии задней капсулы хрусталика
Как только зрачок расширится, и местное обезболивание подействует, пациент садится на стул. Его фиксируют ремнями, голову кладут на подголовник лазерной установки и тоже фиксируют, чтобы во время операции она оставалась неподвижной.
Лазер направляется на заднюю часть капсулы хрусталика с помутнениями. Используется длина волны света, которую невозможно увидеть, но пациент замечает красное свечение, помогающее врачу сфокусировать лазерный луч и направить в нужное место. Боли и дискомфорта больной не чувствует.
У лазера отсутствуют температурные реакции и коагуляционные свойства. Благодаря этому пациентам удается избежать негативных последствий. В задней части тонкого эластичного мешочка формируется круглое отверстие вдоль зрительной оси. Такой подход позволяет лучу попасть на центр ретины и купировать все симптомы ухудшения зрения.
Наложение швов, повязок или бандажных линз не требуется. Через 2-3 часа после оперативного вмешательства пациент отправляется домой.
Послеоперационный период
После процедуры пациента проводят в зал ожидания, где он будет отдыхать 60 минут. Чтобы гарантировать успешное восстановление после операции, потребуется пройти период реабилитации, который имеет свои правила.
В день после операции рекомендуется отдыхать. В этот период глаза очень чувствительны к любым раздражителям, нельзя тереть, использовать мази, посещать душ и не употреблять алкоголь. В первые сутки после операции не рекомендуется садиться за руль автомобиля.
На второй день после процедуры разрешается:
- принять душ, избегая попадания мыла и воды в глаза;
- читать, писать — но недолго;
- смотреть телевизор и работать за компьютером, регулярно увлажняя;
- летать на самолете и наносить макияж, но не на глаза;
- поднимать предметы до 3 кг.
 На третьи сутки начинают выполнять специальные упражнения, разрешается бегать или заниматься на велотренажере. Полезно больше проводить времени на свежем воздухе, надевая солнцезащитные очки при ветре и солнце. Вождение автомобиля еще запрещено, садиться за руль рекомендуется не ранее чем через неделю.
На третьи сутки начинают выполнять специальные упражнения, разрешается бегать или заниматься на велотренажере. Полезно больше проводить времени на свежем воздухе, надевая солнцезащитные очки при ветре и солнце. Вождение автомобиля еще запрещено, садиться за руль рекомендуется не ранее чем через неделю.
Через месяц реабилитационный период заканчивается. Пациент возвращается к привычной деятельности. Через 3 месяца разрешены другие вмешательства, например, блефаропластика.
Осложнения
Лазерное лечение считается самым безопасным способом. Ни один врач не даст 100% гарантии, что их не возникнет. Несмотря на быструю и безболезненную операцию, повлечет временные осложнения. К ним относят:
- возникновение черных точек при попытках внимательней рассмотреть предмет;
- кистевидный отек сетчатой оболочки;
- занесение инфекции — врачебная ошибка.
Лазерное лечение редко вызывает отслоение сетчатки, которое способно произойти в любое время после процедуры. Если отслойка произойдет, проводят дополнительную операцию по прикреплению ретины.
Данные риски являются крайне редкими осложнениями лазерного лечения. Подавляющее большинство людей получают превосходное и постоянное улучшение зрения.
К другим, тяжелым осложнениям относят:
- внутриглазное кровоизлияние;
- астигматизм.
Прогноз
Успешно проведенная операция гарантирует восстановление зрительного восприятия. В 98% случаев зрение пациента улучшается полностью. Эффект операции станет заметен через 2–3 дня после ее проведения.
Вероятность развития побочных эффектов очень низкая. Если они появились, следует немедленно обратиться за медицинской помощью.
Цена операции
Стоимость хирургического вмешательства, прежде всего, зависит от клиники, где оно проводилось. Цена может значительно варьироваться.
Средняя стоимость лазерной дисцизии составляет 8–11 тысяч рублей. Если операция выполнялась в той клинике, в которой проводилось первичное удаление катаракты, цена будет составлять 2–3 тыс. руб.
Отзывы пациентов
Кристина: Проводила операцию удаления вторичной катаракты на одном глазу дважды. В 2017 году зрение ухудшилось после первой ЛДВК, решилась на повторную. Процесс такой же, но вторичная катаракта удаляется дольше. На данный момент зрение не ухудшилось, только приходится регулярно посещать офтальмолога.
Лариса: После ЛДВК нужно выпить мочегонный препарат, врач должен дать, он вытягивает лишнюю жидкость из головы и препятствует отечности. На второй день глаз и голова сильно болели, пришлось принять обезболивающее. Так длилось целую неделю, но боль постепенно стихала. Сама операции безболезненная, проводят на современной аппаратуре. Зрение полностью восстановилось через 2 дня.
Полезное видео
Оцените материал по пятибалльной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом - напишите комментарий ниже.

 (9 оценок, среднее: 4,44 из 5)
(9 оценок, среднее: 4,44 из 5)